Tầm soát ung thư tại Nhật Bản là xu hướng lựa chọn của nhiều người dân Việt Nam trong thời gian gần đây. Lý giải về điều này, các chuyên gia cho biết, Nhật Bản là quốc gia có trang thiết bị và trình độ chuyên môn hàng đầu thế giới. Do đó, việc tầm soát ung thư ở Nhật Bản sẽ đảm bảo độ chính xác cao của kết quả. Ngoài ra, người bệnh cũng được định hướng điều trị tốt nhất nếu phát hiện bệnh.
Số liệu thống kê cho thấy, mỗi năm Việt Nam có 70.000 người tử vong vì ung thư và hơn 200.000 ca mắc mới. Với con số này, Việt Nam trở thành quốc gia đứng thứ 2 thế giới về tỉ lệ mắc ung thư. Do đó, tầm soát ung thư hàng năm là nhu cầu cần thiết giúp người dân phát hiện và điều trị bệnh sớm nhất có thể.

Nhật Bản là đất nước có trình độ y tế và dịch vụ chăm sóc thuộc Top đầu thế giới.
Nhu cầu tầm soát ung thư ngày càng tăng nhưng trình độ kỹ thuật và trang thiết bị của các cơ sở trong nước đôi khi chưa đáp ứng được. Đây là lý do khiến nhiều người bệnh lựa chọn các gói tầm soát ung thư tại Nhật Bản.
Theo nhiều chuyên gia, việc tầm soát ung thư tại Nhật Bản là lựa chọn phù hợp và thông minh cho người dân Việt Nam bởi những lý do sau:
Tầm soát ung thư là một trong những dịch vụ y tế phổ thông được áp dụng rộng rãi cho toàn bộ người dân Nhật Bản. Bởi vậy, nền y tế Nhật Bản đã hoàn thiện các gói thăm khám này ở mức hoàn hảo so với quốc gia trên thế giới. Đây là lý do để bạn hoàn toàn an tâm khi quyết định thực hiện tầm soát ung thư tại Nhật Bản.
Xem thêm các bài viết khác:
+ [Giải đáp] Tầm soát ung thư bao nhiêu tiền? [Năm 2022]
+ Tổng Hợp 5 Phương Pháp Chữa Ung Thư Ở Nhật Bản Hiệu Quả Cao
+ 3 loại thuốc chữa ung thư nào hiệu quả cao và an toàn cho sức khỏe?
Ung thư là căn bệnh có thể xuất hiện ở nhiều cơ quan và bộ phận khác nhau. Với mỗi loại ung thư khác nhau, bác sĩ cần thực hiện các phương pháp xét nghiệm và kỹ thuật chẩn đoán riêng biệt. Dưới đây là các phương pháp khám ung thư tại Nhật Bản.
Tổng hợp phương pháp kiểm tra ung thư cho từng loại ung thư
Ung thư vú xuất hiện phổ biến ở phụ nữ trong độ tuổi từ 45 – 50 tuổi. Bệnh nếu được phát hiện ở giai đoạn rất sớm có tỉ lệ chữa khỏi lên đến 99%. Do đó, phụ nữ trong độ tuổi trên nên tầm soát ung thư vú định kỳ để bảo vệ sức khỏe của mình.
Để tầm soát ung thư vú, các chuyên gia thường áp dụng 3 kỹ thuật chẩn đoán dưới đây.
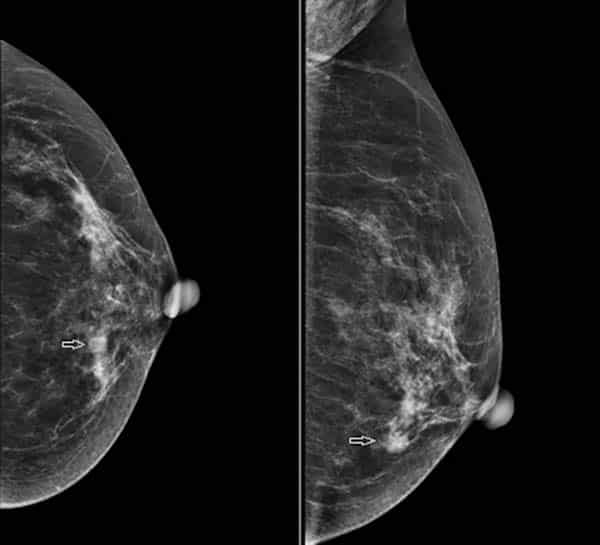
X – quang tuyến vú cho phép phát hiện những khối u bất thường.
Phương pháp này sử dụng các tia X chiếu vào mô tuyến vú để thu lại hình ảnh. Qua hình ảnh chụp được, bác sĩ có thể phát hiện các khối u ngay từ giai đoạn sớm khi bệnh nhân chưa có bất kỳ dấu hiệu nào.
Số liệu thống kê cho thấy, phương pháp chụp Mammography giúp hạn chế tỉ lệ tử vong do ung thư vú lên đến 30%. Do đó, những phụ nữ trong độ tuổi nguy cơ nên thực hiện tầm soát bằng kỹ thuật này khoảng 1 – 2 lần/ năm.
Ưu điểm của phương pháp:
Nhược điểm:
X – quang tuyến vú cho phép xác định khối u nhưng không chắc chắn đó có phải là ung thư không. Do đó, phương pháp này không phải là kết quả chẩn đoán cuối cùng.
Kỹ thuật siêu âm vú giúp tái tạo hình ảnh về cấu trúc bên trong tuyến vú nhờ sóng điện từ. Nhờ đó, cấu trúc khối u cũng dần được tái hiện bằng phương pháp này. Phương pháp này cho phép bác sĩ xác định chính xác và mức độ xâm lấn của khối u trong tuyến vú.
Ưu điểm của phương pháp:
Nhược điểm:
Ung thư vú là bệnh lý có sự liên hệ mật thiết với các đột biến tại gen BRCA1 và BRCA2. Dựa trên cơ sở đó, các bác sĩ tiến hành xét nghiệm phát hiện đột biến tại 2 gen này để đưa ra chẩn đoán sàng lọc nguy cơ ung thư vú.
Ưu điểm của phương pháp:
Nhược điểm:
Phương pháp này được chỉ định sau khi phát hiện khối u trong tuyến vú. Bác sĩ sẽ sử dụng kỹ thuật chuyên khoa để tách một phần mô trong tuyến vú để xác định các tế bào bất thường.
Ưu điểm của phương pháp:
Độ chính xác cao, có thể dùng làm kết quả chẩn đoán ung thư vú
Nhược điểm:
Hiện nay, chụp nhũ ảnh chỉ dành cho phụ nữ ở độ tuổi 40 trở lên. Tuy nhiên, sàng lọc ung thư vú bằng MRI không đau cho phép ngay cả các thế hệ trẻ hơn cũng có thể tự tin trải qua cuộc kiểm tra mà không phải tiếp xúc với bức xạ.
ưu điểm:
・Không bị chèn ép ngực, không bị đau.Có thể làm kiểm tra khi mặc áo phông hoặc áo khoác kiểm tra .
・Tỉ lệ phát hiện ung thư cao.
・Có thể thực hiện ngay cả sau khi nâng ngực hoặc phẫu thuật tái tạo vú
・Không tiếp xúc với bức xạ: MRI không sử dụng bức xạ nên bạn không bị tiếp xúc với bức xạ.
・Không sử dụng thuốc cản quang
・Việc kiểm tra có thể được hoàn thành trong thời gian ngắn
Ung thư cổ tử cung là loại ung thư thường gặp thứ 2, chỉ sau ung thư vú. Bệnh thường gặp ở phụ nữ trong độ tuổi sinh sản và gây ảnh hưởng nghiêm trọng đến sức khỏe cũng như khả năng sinh sản của bệnh nhân.
Dưới đây là những kỹ thuật phổ biến nhất được dùng trong tầm soát ung thư cổ tử cung.
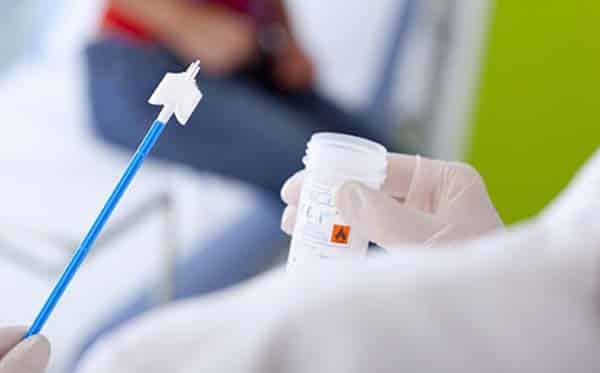
Bác sĩ dùng dụng cụ chuyên khoa để lấy mẫu bệnh phẩm tầm soát ung thư cổ tử cung.
Kỹ thuật này sử dụng một mẫu bệnh phẩm được lấy từ cổ tử cung của bệnh nhân. Sau đó, mẫu bệnh được phết lên lam kính, nhuộm màu tạo thành tiêu bản và soi dưới kính hiển vi. Sau khi quan sát, các bác sĩ có thể phát hiện được những tế bào bất thường và đưa ra dự đoán về nguy cơ mắc ung thư cổ tử cung.
Kỹ thuật Pap smear được khuyến khích áp dụng ở nữ giới trên 21 tuổi, chưa tiêm phòng HPV và chưa cắt tử cung. Các bác sĩ khuyến cáo nên tầm soát bằng phương pháp này khoảng 2 – 3 năm/ lần. Chi phí cho mỗi lần thường dao động trong khoảng 400.000 – 700.000 đồng.
Ưu điểm của phương pháp:
Nhược điểm:
Độ chính xác không cao, phụ thuộc chủ yếu vào trình độ của kỹ thuật viên thực hiện xét nghiệm.
Cobas test cho phép phát hiện 12 chủng virus HPV nhờ xác định HPV DNA thông qua mẫu bệnh phẩm được lấy tại cổ tử cung. Bên cạnh đó, xét nghiệm cũng trả về kết quả riêng cho 2 chủng HPV nguy hiểm nhất là HPV 16 và HPV 18. Đây là 2 chủng virus có liên quan đến 80% các ca bệnh ung thư cổ tử cung.
Ưu điểm của phương pháp:
Nhược điểm:
Đây là kỹ thuật phát hiện tế bào bất thường dựa trên mẫu mô lấy từ cổ tử cung. Ngoài sàng lọc bệnh, kỹ thuật này còn dùng để loại bỏ tế bào hoặc mô bất thường tại cổ tử cung nếu có. Thông thường, phương pháp này chỉ được áp dụng sau khi phát hiện có bất thường tại cổ tử cung.
Ưu điểm của phương pháp:
Tính chính xác cao, có thể sử dụng làm kết quả chẩn đoán bệnh.
Nhược điểm:
Nếu phát hiện ra ung thư sớm, quý khách hàng có thể đăng kí ngay để điều trị ung thư cổ tử cung tại Nhật Bản để có kết quả điều trị tốt nhất.
Theo số liệu thống kê, có đến 25% bệnh nhân ung thư đại tràng phát hiện bệnh khi đã bước vào giai đoạn muộn. Điều này gây ra những cản trở trong thăm khám, điều trị và tăng tỉ lệ tử vong.
・Có 3 phương pháp chính được áp dụng trong tầm soát ung thư đại tràng bao gồm xét nghiệm máu, tìm máu ẩn trong phân và nội soi đại tràng.
・Ngoài ra còn có các phương pháp khác như: Chụp X-quang đại tràng có sử dụng thuốc cản quang, Siêu âm, Chụp CT Scan hoặc chụp MRI.
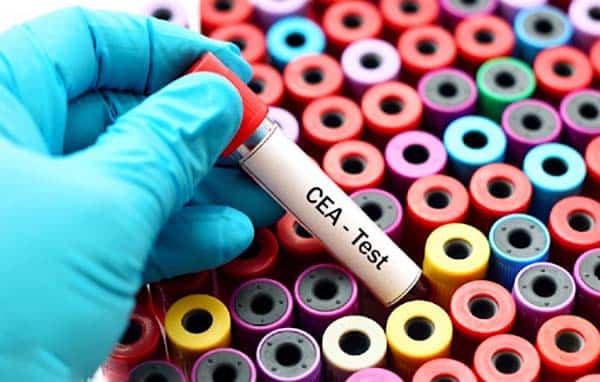
CEA là chất chỉ điểm giúp phát hiện ung thư đại tràng.
Phương pháp này giúp chẩn đoán ung thư đại tràng dựa vào sự có mặt của chất chỉ điểm CEA trong máu. Nồng độ của chất này càng cao thì cho thấy độ xâm lấn của ung thư càng lớn.
Ưu điểm của phương pháp:
Nhược điểm:
Độ chính xác không cao. Thống kê cho thấy, chỉ 60% bệnh nhân ung thư đại tràng bị tăng CEA.
Ở người bình thường, phân không chứa máu. Tuy nhiên, khi bị ung thư đại tràng, quá trình tăng sinh mạch diễn ra khiến đại tràng dễ bị tổn thương và chảy máu lẫn vào phân. Do đó, xét nghiệm tìm máu ẩn trong phân được áp dụng để sàng lọc nguy cơ ung thư.
Ưu điểm của phương pháp:
Nhược điểm:
Độ chính xác không cao, máu có thể xuất hiện trong trường hợp bệnh nhân bị polyp hoặc viêm đại tràng.
Nội soi đại tràng là kỹ thuật dùng ống nội soi gắn camera mini đưa vào ống tiêu hóa theo đường hậu môn của bệnh nhân. Thông qua camera, các hình ảnh thu được sẽ giúp bác sĩ phát hiện ra các tổn thương có trong đại tràng.
Kỹ thuật này cũng được thực hiện khi bác sĩ cần sinh thiết hoặc loại bỏ khối polyp khi có chỉ định.
Ưu điểm:
Nhược điểm:
Có thể gây đau đớn cho người bệnh trong quá trình nội soi.
Đa số các bệnh nhân ung thư dạ dày tử vong là do phát hiện muộn. Vậy nên, việc tầm soát phát hiện sớm ung thư đóng vai trò vô cùng quan trọng trong hiệu quả điều trị bệnh. Để tầm soát ung thư dạ dày, bạn có thể tham khảo các phương pháp dưới đây.
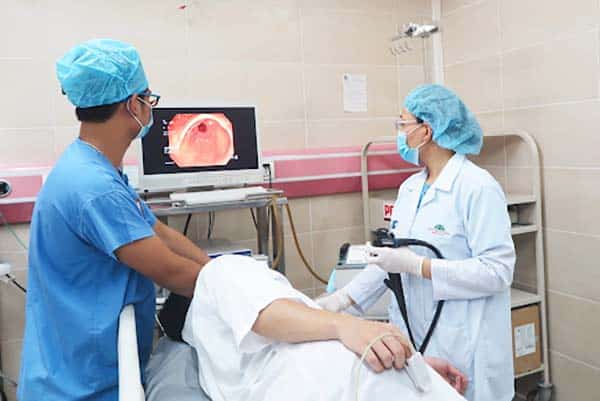
Nội soi giúp bác sĩ phát hiện các tổn thương trong dạ dày.
Nội soi dạ dày là phương pháp dùng ống nội soi có gắn camera để phát hiện tổn thương trong dạ dày. Thông qua hình ảnh thu được, bác sĩ có thể sơ bộ chẩn đoán tổn thương và tiến hành lấy mẫu sinh thiết nếu cần.
Ưu điểm của phương pháp:
Có thể quan sát toàn bộ bề mặt của dạ dày nên kết quả sàng lọc sẽ có độ chính xác cao hơn.
Nhược điểm:
Bác sĩ sẽ chỉ định sinh thiết sau khi tiến hành nội soi nếu phát hiện khối u bất thường. Phương pháp này cho phép xác định sự có mặt của tế bào ung thư và virus HP.
Ưu điểm của phương pháp:
Có độ chính xác cao.
Nhược điểm:
Phương pháp này được chỉ định sau khi nội soi phát hiện bất thường. Dựa vào hình ảnh thu được, bác sĩ có thể đánh giá được kích thước và mức độ xâm lấn của khối u trong dạ dày.
Ưu điểm:
Giúp theo dõi sự tiến triển của bệnh, mức độ xâm lấn của khối u đến các cơ quan xung quanh.
Nhược điểm:
Bệnh nhân có thể bị nhiễm xạ hoặc dị ứng với thuốc cản quang.
Ung thư phổi là loại ung thư có tỉ lệ tử vong cao nhất lên đến 50%. Do đó, việc sàng lọc và phát hiện tế bào phổi bất thường trong giai đoạn sớm đóng vai trò quan trọng trong điều trị ung thư phổi.
Có 3 phương pháp chính được áp dụng trong tầm soát ung thư phổi bao gồm: chụp X-quang, chụp CT và sinh thiết phổi.
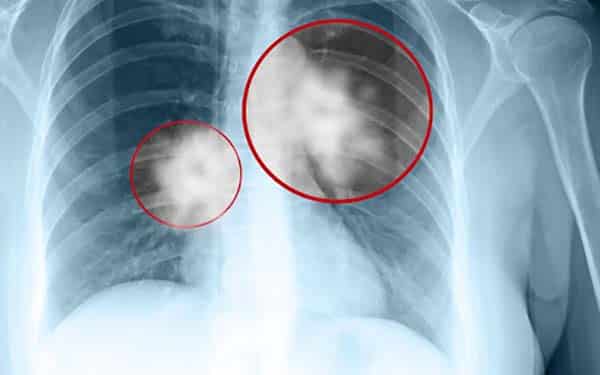
Các đám mờ trên phổi thể hiện cho các tổn thương.
Hình ảnh chụp X-quang cho thấy các đám mờ hoặc nốt mờ trên phổi là những tổn thương đang có. Dựa vào hình ảnh này, bác sĩ có thể chẩn đoán sơ bộ về tình trạng của người bệnh.
Ưu điểm của phương pháp:
Giúp xác định chính xác vị trí, kích thước và hình thái của tổn thương tại phổi.
Nhược điểm:
Không phân biệt được tổn thương tại phổi là do ung thư hay do nguyên nhân khác.
Kỹ thuật chụp CT thường được chỉ định sau khi bệnh nhân có kết quả chụp X-quang và bị nghi ngờ mắc ung thư. Lúc này, hình ảnh thu được từ máy chụp CT sẽ cho bác sĩ thấy rõ những cấu trúc bất thường nhỏ nhất trong phổi. Ngoài ra, phương pháp chụp CT cũng xác định được mức độ xâm lấn của khối u trong phổi.
Ưu điểm của phương pháp:
Thời gian thực hiện nhanh, độ chính xác tương đối cao.
Nhược điểm:
Đây là bước làm cuối cùng trước khi đưa ra chẩn đoán về ung thư phổi. Bằng kỹ thuật chuyên môn, bác sĩ sẽ lấy một mẫu mô tại phổi, sau đó nhuộm và soi dưới kính hiển vi để tìm kiếm tế bào ung thư.
Ưu điểm:
Độ chính xác cao.
Nhược điểm:
Tầm soát ung thư gan hiện nay được tiến hành dựa trên 3 phương pháp chính bao gồm: Xét nghiệm AFP, xét nghiệm AFP – L3 và xét nghiệm DCP.
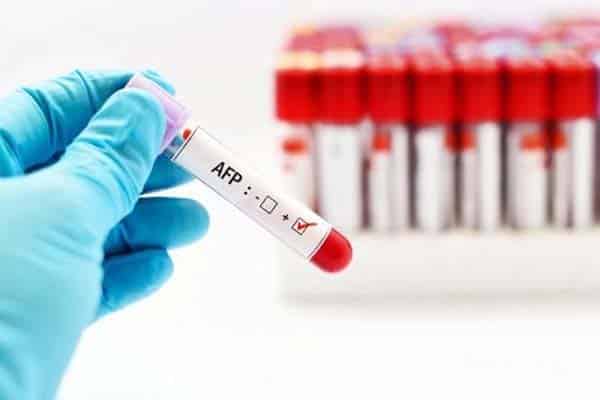
Xét nghiệm AFP được sử dụng để sàng lọc ung thư gan.
AFP là một chất chỉ dấu tế bào gây ung thư. Ở người bình thường, nồng độ AFP nhỏ hơn 25 UI/ml. Khi chỉ số này cao hơn, người bệnh có nguy cơ mắc ung thư gan.
Ưu điểm của phương pháp:
Nhược điểm:
AFP – L3 là một trong 3 dạng của AFP được tạo ra bởi tế bào gan ác tính. Thông thường, tỉ lệ AFP – L3 không vượt quá 10% trên tổng lượng AFP. Nếu chỉ số này vượt quá 10%, người bệnh có nguy cơ cao bị ung thư gan trong khoảng 21 tháng.
Ưu – nhược điểm của phương pháp này tương tự như xét nghiệm AFP.
DCP hay là Des-Gamma-Carboxy Prothrombin – một chất được sản xuất ra từ các khối u ở gan và tăng lên ở bệnh nhân ung thư gan nguyên phát. Do đó, loại chất này được coi như một dấu vết xác định khối u khi khám sàng lọc ung thư gan.
Ưu điểm của phương pháp:
Nhược điểm:
Tầm soát ung thư tuyến giáp bao gồm các xét nghiệm từ cơ bản đến chuyên sâu. Dựa vào kết quả sàng lọc từ sớm, bệnh nhân sẽ tăng cơ hội điều trị khỏi và giảm tối đa các biến chứng nguy hiểm. Dưới đây là các phương pháp tầm soát ung thư tuyến giáp quan trọng nhất.
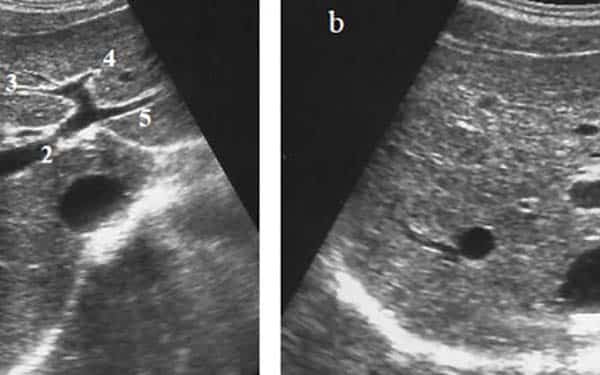
Siêu âm tuyến giáp giúp phát hiện và theo dõi các khối u bất thường.
Phương pháp này cho phép tái tạo lại hình ảnh và cấu trúc tuyến giáp. Thông qua đó, các bác sĩ sẽ phát hiện được ra những cấu trúc bất thường và dự đoán về nguy cơ ung thư. Bên cạnh đó, hình ảnh tái tạo từ máy siêu âm cũng giúp bác sĩ xác định chính xác kích thước, vị trí và mức độ xâm lấn của khối u.
Ưu điểm của phương pháp:
Nhược điểm:
Không xác định được chính xác khối u là lành tính hay ác tính.
Da là cấu trúc bao bọc cơ thể có tác dụng bảo vệ và tạo cảm giác cho cơ thể khi xảy ra tiếp xúc. Hốc miệng là vị trí lưu trữ thức ăn tạm thời trong quá trình nghiền nát trước khi đưa xuống dạ dày. Vì là cơ quan ngay phía ngoài nên việc tầm soát ung thư da và hốc miệng có thể thực hiện bằng mắt thường thông qua các triệu chứng lâm sàng.
Ngoài ra, ung thư da và ung thư hốc miệng cũng được tầm soát bằng phương pháp X-quang hoặc sinh thiết.
Hình ảnh chụp X-quang cho phép xác định số lượng, vị trí và mức độ xâm lấn của các khối u. Nhờ đó, bác sĩ có thể xác định được giai đoạn tiến triển của bệnh.
Ưu điểm của phương pháp:
Nhược điểm:
Không xác định được chính xác khối u có phải là ung thư hay không.
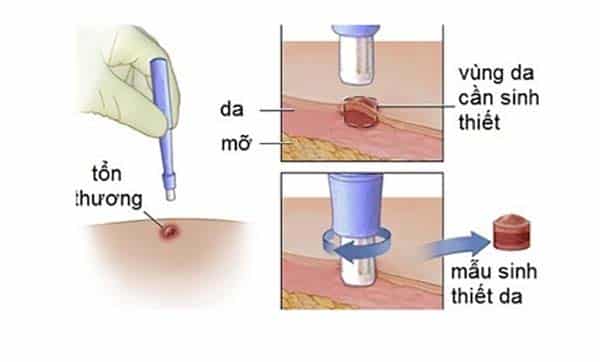
Mẫu sinh thiết da được đem phân tích để tìm kiếm tế bào ung thư.
Bác sĩ cần lấy một phần mô tại vùng da hoặc hốc miệng nghi ngờ bị ung thư. Mẫu mô này được đem đi phân tích để tìm kiếm tế bào ung thư.
Ưu điểm của phương pháp:
Độ chính xác cao, bác sĩ có thể dựa trên kết quả này để chẩn đoán bạn có bị ung thư hay không.
Nhược điểm:
Ung thư tuyến tiền liệt thường gặp ở nam giới trong độ tuổi trung niên (trên 40 tuổi). Để phát hiện sớm bệnh, các bác sĩ thường sử dụng phương pháp xét nghiệm PSA.
PSA là một loại kháng nguyên được tiết ra ở tế bào biểu mô của tuyến tiền liệt. Thông thường, chỉ số PSA toàn phần trong máu thấp hơn < 4 ng/mL. Khi chỉ số này cao hơn sẽ cảnh báo nguy cơ ung thư tuyến tiền liệt.
Tuy nhiên, chỉ số này cũng tăng ở một số bệnh lý khác của tiền liệt tuyến. Do đó, các bác sĩ cần làm thêm xét nghiệm chỉ số PSA tự do/ PSA toàn phần. Nếu tỉ lệ này thấp hơn ≤ 0.155 thì có thể kết luận bệnh nhân mắc ung thư tuyến tiền liệt.
Ưu điểm của phương pháp:
Nhược điểm:
Bệnh lý ung thư có thể đe dọa nghiêm trọng đến sức khỏe. Do đó, các dịch vụ sàng lọc chất lượng cao như tầm soát ung thư ở Nhật Bản ngày càng được nhiều người bệnh lựa chọn.
Chi phí khám tầm soát ung thư tại Nhật Bản không cố định mà dao động theo các thủ tục và phương pháp xét nghiệm mà người bệnh cần thực hiện. Ngoài ra, địa chỉ bệnh viện thực hiện tầm soát cũng là yếu tố gây ra chênh lệch cho các gói tầm soát.
Để biết chi tiết hơn về mức phí cho tầm soát ung thư ở Nhật Bản mà bạn muốn thực hiện, vui lòng liên hệ trực tiếp đến địa chỉ dưới đây để được tư vấn kỹ hơn:
Tham khảo: [Kiểm tra ung thư ở đâu] Top 10+ bệnh viện TỐT NHẤT
Tầm soát ung thư tại Nhật Bản được đánh giá cao về hiệu quả và công nghệ hiện đại. Chi phí tầm soát ung thư ở Nhật Bản phụ thuộc vào loại xét nghiệm và cơ sở y tế thực hiện.
Giá tầm soát ung thư Nhật Bản dao động theo từng loại xét nghiệm, để hiểu chi tiết hơn hãy liên hệ với chúng tôi để được tư vấn cụ thể và chính xác nhất.
IIMS-VNM là đơn vị đại diện cho tập đoàn IMS – Tập đoàn Y tế lớn thứ 2 tại Nhật Bản với hệ thống hơn 130 bệnh viện, phòng khám, trung tâm sức khỏe,…. Đây cũng là công ty hỗ trợ Y tế Nhật Bản tại Việt Nam có vốn 100% từ Nhật Bản.
Vậy nên, bạn sẽ được hưởng các dịch vụ y tế hàng đầu và hỗ trợ tối đa khi khi lựa chọn IIMS-VNM làm đối tác tầm soát ung thư tại Nhật bản:
Trên đây là toàn bộ thông tin về dịch vụ tầm soát ung thư tại Nhật Bản. Với những chia sẻ này, chúng tôi hy vọng bạn có thể lựa chọn được phương pháp và điểm đến thích hợp để gửi gắm niềm tin về sức khỏe. Chúc bạn và gia đình luôn khỏe mạnh!
Các tìm kiếm liên quan khác: có nên tầm soát ung thư ở nhật không, tầm soát ung thư ở bệnh viện nào nhật bản, tầm soát ung thư ở đâu tốt nhất ở nhật, tầm soát ung thư toàn diện ở nhật, tầm soát ung thư giá bao nhiêu ở nhật, tầm soát ung thư bao nhiêu tiền ở nhật, tầm soát ung thư giá bao nhiêu tiền ở nhật, khám ung thư ở nhật, tầm soát ung thư ở nhật, tầm soát ung thư toàn thân tại Nhật Bản, tầm soát ung thư toàn diện giá bao nhiêu ở nhật, điều trị ung thư cổ tử cung tại nhật, tầm soát ung thư toàn diện gia bao nhiêu ở nhật, tầm soát ung thư toàn thân ở nhật bao nhiêu tiền, tầm soát ung thư ở đâu tốt nhất ở nhật, tầm soát ung thư sớm bao nhiêu tiền ở nhật, tầm soát ung thư giá bao nhiêu ở nhật, tầm soát ung thư bao nhiêu tiền ở nhật, tầm soát ung thư giá bao nhiêu tiền ở nhật, khám ung thư ở nhật, tầm soát ung thư tại nhật bản, tầm soát ung thư ở nhật, tầm soát ung thư tại nhật, tầm soát ung thư ở bệnh viện nào nhật bản, có nên tầm soát ung thư ở nhật không, tầm soát ung thư toàn diện ở nhật, tầm soát ung thư toàn thân tại Nhật Bản, Giá tầm soát ung thư Nhật Bản…